王晓宁医生的科普号
- 精选 肝血管瘤需要手术吗?
肝血管瘤是最为常见的肝脏良性肿瘤,女性更为常见,可能与雌激素刺激有关。肝血管瘤一般无症状,较大的血管瘤可能产生压迫症状,主要表现为腹部饱胀不适、腹部隐痛等。 肝血管瘤在什么情况下需要手术?1、肝内血管瘤大小超过8-10cm。 2、肝血管瘤超过5cm,位于肝脏边缘,有破裂出血风险。 3、肝血管瘤短期内迅速长大者。 肝血管瘤手术方式随着外科技术的进步,大部分的肝血管瘤可以在腹腔镜下完成。由于肝血管瘤与正常肝脏之间有一个相对疏松的间隙,借助腹腔镜放大的特点,可以方便地"打开"这个间隙,从而达到切除血管瘤同时最大限度地保存正常肝脏的目的。 腹腔镜下肝血管瘤切除示例徐某,年轻女性,肝右叶巨大血管瘤,紧贴门脉右前右后分支,与胆囊仅0.5cm距离。腹腔镜手术下完整切除血管瘤,不仅保留门脉右前及右后分支,胆囊也丝毫不受影响。 小的肝血管瘤如何处置?5cm以下的肝血管瘤可以定期随访,一般每半年复查彩超,了解肝血管瘤生长趋势。 本文系易勇医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
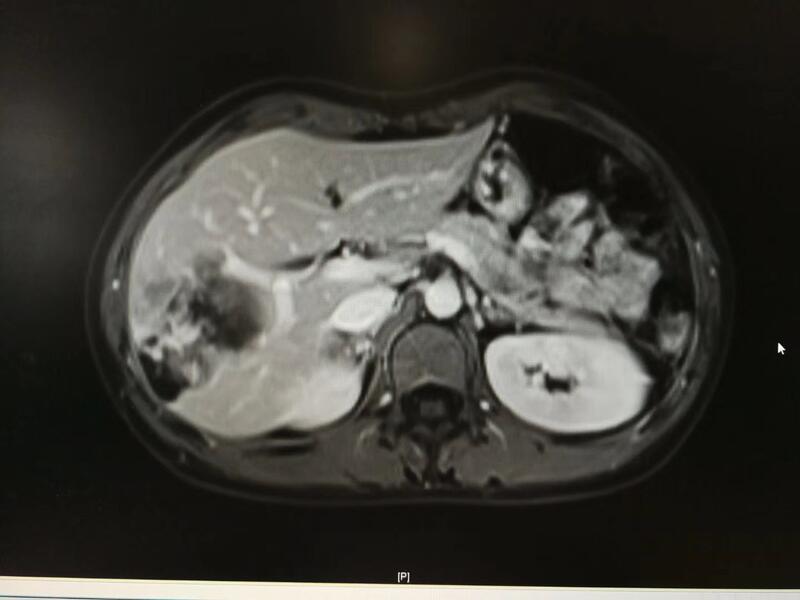 易勇 副主任医师 上海中山医院 肝肿瘤外科7667人已读
易勇 副主任医师 上海中山医院 肝肿瘤外科7667人已读 - 精选 亚甲炎
亚甲炎怎么治疗(患者教育) 发表于:2016.11.03 一位女性患者到门诊就诊,说颈部甲状腺疼痛。第一周是左侧颈部疼痛,第二周疼痛转移到右侧甲状腺。疼痛向双侧耳根放射,同时伴有发热和心慌。这位女士,可能的疾病为 “亚急性甲状腺炎”,简称为“亚甲炎”。 亚甲炎有以下特点:(1)颈部疼痛,有的很严重,疼得死去活来;有的疼痛轻微。往往先是一侧疼痛,然后转移到右侧。疼痛向耳朵放射,有的患者在吞咽唾沫时疼痛明显。(2)自己一摸,甲状腺体积增大,摸了还有疼痛,感觉硬硬的一块。(3)发热,体温有高有低。(4)甲状腺激素水平升高而导致心慌。(5)血沉高;(6)甲状腺超声,提示甲状腺内部有片状信号异常病变;(7)甲状腺吸碘率明显降低。 在临床中,根据以上的表现,基本可以确定诊断。以上检查的证据越多,疾病的诊断就越明确。 亚甲炎是一个自己会痊愈的疾病,但是它需要走过1-2个月的痛苦的过程(60%的患者挺过1-2周就感觉明显好转)。经过煎熬,自然恢复。也就是说,颈部疼痛和发烧会持续2-4周,然后自行恢复。根据以上特点,疾病的治疗有三种方案可以选择。 (1)如果症状比较轻,患者可以挺过去,那么就什么药都不吃。一般挺过3-4周,疾病就进入好转期。 (2)如果疼痛加重难以忍受,影响生活或睡眠,或者发热难受,可以选择 “解热止痛药物”,比如芬必得,或者扶他林(口服)。一般情况下,退烧药和止痛药往往是同一种药物。选用止痛退烧药物,是绝大多数(90%)患者的选择。 (3)如果疼痛实在难受,发烧持续不退,并且止痛退烧药物无效,那么可以考虑最后一条治疗方案:用糖皮质激素进行治疗:强的松(又称为泼尼松),一般每天两次或三次,每次10mg;用药后,效果非常显著,发热和疼痛可在短期内明显好转。用药4-6天后,激素可逐渐减量,直到停用。一般情况下,每周减少5mg强的松剂量(比如,第一周每天总量为4片,第二周每天总量为3片,第三周每天总量为2片)。当每天服用药量小于10mg时,要每周减少1.25mg 强的松剂量(也就是说,每周减少四分之一片药量,强的松每片药量为5mg)。整个调药过程需要在医生帮助下完成。用激素治疗亚甲炎,可谓 “杀鸡用牛刀”,效果很好,但存在较高的 “疾病和疼痛复发”的风险。大多数患者,强的松减量后,甲状腺疼痛会再次出现,病情反复,病程延长。 有的患者甚至疾病反复3-6个月还没有好。因此,建议患者尽量选择“止痛退烧药物治疗方案”为宜。对于已经应用激素治疗的患者,当激素减量症状复发时,可切换到 “止痛退烧治疗方案”。 (4)病程中,绝对需要多休息,避免劳累,放松心情。我有位患者,疾病已进入好转期。但因工作熬夜,疼痛复发,又多疼了1周。病程中还需要监测血沉的变化。对于心率快而有心慌的患者,可应用减慢心跳的药物来缓解症状。比如,倍他乐克 每天2次,每次12.5mg;或者比索洛尔(康忻) 每天一次,每次2.5mg。 用药2-3周后,亚甲炎疾病自行恢复,这些药物也可以停用。一般情况下,绝大多数患者疾病不再复发。
李岚荣 主任医师 柘城县人民医院 内分泌科6267人已读 - 精选 淋巴瘤简介
淋巴瘤简介淋巴瘤是一组复杂的造血系统肿瘤。从病理上可以分为霍奇金淋巴瘤(Hodgkin's lymphoma, HL)和非霍奇金淋巴瘤(non-Hodgkin's lymphoma, NHL)两大类。淋巴瘤在我国最常见的肿瘤类型中排第8位,发病率约为6.68/10万,且发病率呈逐年上升趋势。不同病理亚型的淋巴瘤在发病机制、临床表现、治疗方式和预后上均有较大差别。【病理分类】目前淋巴瘤的病理分类标准为WHO于2008年制定的淋巴瘤分类,遵循MICM原则,即通过形态学(morphology)、免疫组化(immunohistochemistry)、FISH检测技术(cytogenetic)和基因重排检测技术(molecular)形成综合诊断。需注意的是,病灶的原发部位和临床表现对于淋巴瘤的病理分型(如原发皮肤间变大细胞淋巴瘤、弥漫大B细胞淋巴瘤(腿型))至关重要,因此临床医生在送检标本时应尽可能提供详细的病史资料。另外,淋巴瘤的病理诊断需要充足的病理标本,因此留取标本应尽量选择切除或切取活检,而尽量不做细针穿刺活检。对于HL,2008年WHO分类将其分为结节性淋巴细胞为主型HL和经典型HL,后者又分为结节硬化型、混合细胞型、淋巴细胞衰减型和富于淋巴细胞型。而NHL的分类比较复杂,对于某些亚型目前仍有一定分歧。按细胞来源分为B细胞NHL和T/NK细胞NHL两大类。具体分类见表1。表1 2008年WHO淋巴瘤分类(第4版)一、前驱肿瘤1、母细胞性浆细胞样树状突细胞肿瘤以前称为母细胞性NK细胞淋巴瘤。2、谱系未定的急性白血病急性未分化白血病混合表型急性白血病,有/无重现性遗传学异常1、B淋巴母细胞白血病/淋巴瘤,非特殊类型2、B淋巴母细胞白血病/淋巴瘤伴重现性遗传学异常B淋巴母细胞白血病/淋巴瘤伴t(9:22)(q34;q11.2);B淋巴母细胞白血病/淋巴瘤伴-B淋巴母细胞白血病/淋巴瘤伴t(v;11q23);B淋巴母细胞白血病/淋巴瘤伴超二倍体B淋巴母细胞白血病/淋巴瘤伴低二倍体B淋巴母细胞白血病/淋巴瘤伴t(5;14)(q31;q32)(IL3-IGH)B淋巴母细胞白血病/淋巴瘤伴t(1;19)(q23;p13.3);(E2A-PBX1;TCF3/PBX1)3、T-淋巴母细胞白血病/淋巴瘤三、成熟B细胞淋巴瘤1、慢性淋巴细胞性白血病/小淋巴细胞性淋巴瘤2、B-前淋巴细胞性白血病3、脾边缘带淋巴瘤4、毛细胞白血病5、脾淋巴瘤/白血病,不能分类6、淋巴浆细胞淋巴瘤7、重链病8、浆细胞骨髓瘤/浆细胞瘤9、结外粘膜相关淋巴组织边缘带B细胞淋巴瘤(MALT淋巴瘤)10、原发皮肤滤泡中心淋巴瘤11、滤泡性淋巴瘤胃肠道滤泡性淋巴瘤儿童滤泡性淋巴瘤“原位”滤泡性淋巴瘤12、结内边缘带B细胞淋巴瘤13、套细胞淋巴瘤14、弥漫大B细胞淋巴瘤弥漫大B细胞淋巴瘤,非特殊类型T细胞/组织细胞丰富的大B细胞淋巴瘤老年人EBV阳性的弥漫大B细胞淋巴瘤慢性炎症相关的弥漫大B细胞淋巴瘤脓胸相关淋巴瘤慢性骨髓炎相关淋巴瘤植入物相关淋巴瘤原发中枢神经弥漫大B细胞淋巴瘤淋巴瘤样肉芽肿原发纵膈(胸腺)大B细胞淋巴瘤血管内大B细胞淋巴瘤原发皮肤大B细胞淋巴瘤,腿型浆母细胞性淋巴瘤原发渗漏性淋巴瘤ALK阳性弥漫大B细胞淋巴瘤起源于HHV8阳性的多中心Castleman病的大B细胞淋巴瘤15、伯基特淋巴瘤16、介于弥漫大B细胞淋巴瘤和伯基特淋巴瘤之间的不能分类的B细胞淋巴瘤17、介于弥漫大B细胞淋巴瘤和经典霍奇金淋巴瘤之间的不能分类的B细胞淋巴瘤四、成熟T/NK细胞淋巴瘤1、T前淋巴细胞白血病2、T大颗粒淋巴细胞白血病3、慢性NK细胞淋巴增殖性疾患4、侵袭性NK细胞白血病5、成人T细胞白血病/淋巴瘤6、EBV相关的克隆性淋巴组织增殖性疾患(儿童)7、结外NK/T细胞淋巴瘤,鼻型8、肠病相关T细胞淋巴瘤9、肝脾T细胞淋巴瘤10、皮下脂膜炎样T细胞淋巴瘤11、蕈样霉菌病12、赛塞里综合征13、原发皮肤间变性大细胞淋巴瘤14、原发皮肤侵袭性嗜表皮CD8阳性细胞毒性T淋巴瘤15、原发皮肤gamma/deltaT细胞淋巴瘤16、原发皮肤小/中CD4阳性T细胞淋巴瘤17、外周T细胞淋巴瘤,非特殊类型18、血管免疫母细胞T细胞淋巴瘤19、ALK阳性间变性大细胞淋巴瘤20、ALK阴性间变性大细胞淋巴瘤五、霍奇金淋巴瘤1、结节性淋巴细胞为主淋巴瘤2、经典霍奇金淋巴瘤结节硬化型淋巴丰富型混合细胞型淋巴细胞消减型【临床表现】1、淋巴结肿大。不明原因的淋巴结肿大是淋巴瘤最常见、最典型的临床表现。HL多侵犯浅表淋巴结,且受累多为连续性。而NHL的受累淋巴结多为跳跃性。2、结外器官或组织受侵表现。NHL的结外侵犯比例达20-50%,常见的结外侵犯部位包括胃肠道、鼻腔、皮肤等。当结外器官侵犯时可有胃肠道出血、穿孔,鼻塞、鼻衄,皮疹等表现。3、全身症状。淋巴瘤患者可表现为不明原因发热、消瘦、盗汗(统称B组症状)等全身症状,以及因肿瘤导致的贫血、恶液质等。【治疗前检查和分期】淋巴瘤的主要分期检查包括:(1)血常规、生化、凝血功能等常规检查;(2)全身CT或MR影像学检查明确病变范围,近年来PET-CT在指导淋巴瘤治疗和预后中起到越来越重要的作用,因此有条件的患者应尽量行PET-CT检查;(3)骨髓穿刺和活检明确有无骨髓侵犯;(4)某些特殊原发部位(如鼻咽、胃肠道)的淋巴瘤需行内镜检查;(4)肝炎筛查:淋巴瘤患者乙型肝炎感染率较高,且治疗中存在病毒激活风险,应当完善筛查并采取相应预防措施;(5)特殊病原学筛查:某些淋巴瘤的发病与病原感染密切相关,如MALT淋巴瘤(幽门螺杆菌)、NK/T细胞淋巴瘤(EB病毒)等。目前Ann Arbor分期系统是HL和NHL通用的分期系统,见表2。需注意的是,该分期系统并不适用于某些特殊类型的淋巴瘤,包括慢性淋巴细胞白血病、原发皮肤T细胞淋巴瘤、原发胃淋巴瘤及中枢神经系统淋巴瘤。以上亚型均有各自独立的分期系统。表2. 淋巴瘤的Ann Arbor分期系统I 侵犯单个淋巴结区域(I)或单个结外部位(IE)II 侵犯2个或2个以上淋巴结区域,但均在隔肌的同侧(II),可伴有同侧的局限性结外器官侵犯(IIE)III 隔肌上下淋巴结区域均有侵犯(III),可伴有局限性结外器官侵犯(IIIE)或脾侵犯(IIIS)或两者均侵犯(IIIES)。IV 在淋巴结、脾脏和咽淋巴环之外,一个或多个结外器官或组织受广泛侵犯,伴有或不伴有淋巴结肿大等。各期患者按有无B症状分为A、B两类。B症状包括:6个月内不明原因的体重下降>10%;原因不明的发热(38℃以上);盗汗。X:大瘤块大于纵隔宽度约1/3者,淋巴结融合包块的最大直径>250px者。【治疗】1、化疗对于大多数淋巴瘤,化疗仍然是主要治疗手段。化疗方案和周期数因病理类型、分期和危险因素多少而异。对于HL,ABVD仍然是首选一线化疗方案,对于IPS评分较高的晚期患者也可首选提高剂量的BEACOPP方案,复发/难治者可选择DHAP、ESHAP、GVD、ICE等挽救方案。弥漫大B细胞淋巴瘤的首选化疗方案仍然是CHOP,加入CD20单克隆抗体(美罗华)可进一步提高总生存。对于年轻患者也可选用R-ACVBP方案,老年患者可选择R-miniCHOP方案。对于复发/难治性弥漫大B,可选择的挽救化疗方案包括GDP、Gemox、DHAP、ICE等。对于化疗后获得缓解的滤泡性淋巴瘤,美罗华维持治疗能进一步改善无进展生存。对于小淋巴细胞淋巴瘤/慢性淋巴细胞白血病,一线化疗可选择R-FC方案,年老体弱者可选择美罗华单药,或联合苯丁酸氮芥或苯达莫司汀。而对于伯基特淋巴瘤、“双重打击”淋巴瘤、灰区淋巴瘤、原发纵膈大B细胞淋巴瘤、套细胞淋巴瘤等高侵袭性B-NHL,初治应选择更强烈的联合化疗方案,包括R-EPOCH、R-CODOX-M/IVAC、R-HyperCVAD等,同时行腰穿鞘注或大剂量MTX预防中枢侵犯。对于大多数T细胞淋巴瘤(如外周T细胞淋巴瘤非特指型、间变大细胞淋巴瘤等),由于病例数较少,缺乏高质量的随机对照研究,目前大多仍首选CHOP作为一线化疗方案。但疗效比B-NHL差,需要进一步探索更合适的化疗方案和新的药物。结外NK/T细胞淋巴瘤对CHOP等传统方案不敏感,应当首选联合门冬酰胺酶的方案,例如SMILE、AspaMetDex、P-Gemox等。对于原发中枢神经系统或睾丸的淋巴瘤,由于常规化疗药物难以透过血脑或血睾屏障,化疗方案应当以大剂量甲氨蝶呤为主,联合大剂量阿糖胞苷或替莫唑胺。近几年来,淋巴瘤的靶向治疗获得了巨大的进步,各种新药物层出不穷,如BTK抑制剂Ibrutinib、PI3K抑制剂Idelalisib等。这些药物进一步改善了淋巴瘤患者的预后,但距离在我国上市尚需时日。2、放射治疗放射治疗在淋巴瘤的综合治疗中有重要地位。虽然大多数淋巴瘤是全身性肿瘤,但放疗对局部病灶的控制仍然能够改善预后。在某些早期淋巴瘤中,放疗是主要治疗手段,包括:早期1-2级滤泡性淋巴瘤、小淋巴细胞淋巴瘤、粘膜相关组织淋巴瘤、结节性淋巴细胞为主型HL、结外NK/T细胞淋巴瘤等,这些早期淋巴瘤单纯放疗即可取得良好的远期生存。在某些经初始化疗后获得缓解的淋巴瘤中,放疗可进一步巩固疗效,例如原发纵膈大B细胞淋巴瘤、弥漫大B细胞性淋巴瘤和3级滤泡性淋巴瘤、霍奇金淋巴瘤、原发睾丸淋巴瘤等。在照射野方面,随着化疗疗效的不断改善,淋巴瘤放疗照射范围有逐渐缩小趋势。例如霍奇金淋巴瘤既往采取斗篷野或倒Y野大范围照射,治疗毒性和放疗远期副作用较高。近年来HL的照射野逐渐缩小至受累野照射乃至受累淋巴结照射。对于弥漫大B细胞淋巴瘤等其他NHL,目前多采用受累野照射。而对于结外NK/T细胞淋巴瘤等化疗效果相对较差,放疗高度敏感的肿瘤,目前仍建议采用扩大野照射以确保疗效。照射剂量因不同淋巴瘤亚型而异。目前NCCN指南对于小淋巴细胞淋巴瘤、滤泡性淋巴瘤、结外边缘区淋巴瘤推荐剂量为24-30 Gy,对于原发皮肤间变大细胞淋巴瘤和早期套细胞淋巴瘤推荐30-36 Gy。对于弥漫大B细胞淋巴瘤或外周T细胞淋巴瘤,在化疗取得完全缓解后推荐照射30-36 Gy,对于部分缓解者则提高至40-50 Gy。对于NK/T细胞淋巴瘤则推荐采用50 Gy以上的剂量。3、造血干细胞移植造血干细胞移植也是淋巴瘤的重要治疗手段之一。对于某些复发/难治性淋巴瘤,在二线化疗获得缓解后,行自体/异体造血干细胞移植可进一步改善预后,包括弥漫大B细胞淋巴瘤、外周T细胞淋巴瘤等。而对于某些初治的高危淋巴瘤患者,也可在一线治疗缓解后即选择移植巩固,如弥漫大B细胞淋巴瘤、套细胞淋巴瘤、霍奇金淋巴瘤等。4、手术治疗对于淋巴瘤,手术不仅是获得组织标本的重要手段,也是某些特殊淋巴瘤的治疗手段。例如:局限性皮肤淋巴瘤、早期原发消化道淋巴瘤、原发脾脏淋巴瘤、原发睾丸淋巴瘤等。【预后】淋巴瘤的预后与患者年龄、一般情况、病理类型、分期、治疗手段等因素有关。对于非霍奇金淋巴瘤,可以采用国际预后指数(IPI)对患者进行预后分层,IPI包括五项因素,每项积1分:年龄>60岁,ECOG体能评分2-4分,III-IV期、结外病变>1处,LDH升高。0-1分为低危,2-3分为中危,4-5分为高危。随着淋巴瘤分型的逐渐精细化,对各病理亚型也分别提出了独立的预后评分系统,如晚期HL的IPS评分、滤泡淋巴瘤的FLIPI评分,套细胞淋巴瘤的MIPI评分等。在此不予赘述。
毕锡文 副主任医师 中山大学肿瘤防治中心 肿瘤内科7050人已读 - 精选 非哺乳期乳腺炎的诊治(浆细胞性乳腺炎和肉芽肿性乳腺炎)
非哺乳期乳腺炎的诊治非哺乳期乳腺炎包括有浆细胞性乳腺炎和肉芽肿性乳腺炎两种。多见于年轻女性,发病一般与生育哺乳无关,多为单侧发病,是较少见的特殊慢性非细菌性炎症样类型的病变。此病病变范围广、发展迅速、易误诊、病程长(3月-30年不等)、疗效差,全球公认的乳腺科疑难杂症,常被人称之为不死人的“癌”。此类疾病确切病因不明,可能与乳头畸形(包括内陷、内翻、分裂)、乳头溢液、乳房外伤及激素水平失调等有关:乳头发育不良,乳头内陷、内翻容易造成乳腺导管扭曲变形;或者大导管本来就发育不良;或者内翻乳头自然脱落的表皮细胞积聚、潮湿而糜烂,甚至有点臭味,日久形成表皮的炎症;或者外伤导致乳腺结构组织的损伤;或者各种原因导致体内内分泌失调,主要是雌二醇、泌乳素升高引起导管上皮异常分泌;又或者乳腺退行性病变致导管内分泌物积聚、管腔狭窄。以上诸种原因造成输乳管出口的堵塞,大导管内脂质积聚、变性,刺激导管壁而引发炎性反应。而这种炎症属于变态反应,跟自身免疫相关,与急性乳腺炎那样由细菌感染引发的化脓性炎症不一样。临床表现上浆细胞性乳腺炎与哺乳期乳腺炎是不一样的。浆细胞性乳腺炎浆细胞性乳腺炎是以乳腺内导管扩张、浆细胞浸润为病变基础的慢性非细菌感染性乳房化脓性疾病,中医称之为“粉刺性乳痈”。因为它的本质是无菌性炎症反应,所以只有当它破溃或者切开之后才能继发细菌感染,尽管有时抗菌素治疗有效,但绝不能治愈浆乳。临床症状表现为:1.乳房肿块或脓肿(常为多发),以乳晕周围多见,伴有疼痛;2.乳头溢液,多数患者乳头可挤出粉刺样分泌物;3.脓肿破溃及瘘管形成后,部分患者乳房毁形严重;4.多无明显全身症状。肉芽肿性乳腺炎肉芽肿性乳腺炎也是单侧乳房发病多见,以乳房多发脓肿伴窦道形成为主要表现,多以急性发作慢性过程为特点。肉芽肿性乳腺炎是指乳腺小叶肉芽肿性炎,一般认为与小叶内的异常泌乳有关,异常泌乳导致小叶组织发生免疫变态反应,从而诱发本病。一般来说,它无乳头畸形表现,而起病更急,范围更大,脓肿及窦道多发且散在,距乳头远,多累及皮肤,脓肿内为牛肉汤样坏死物质,而不是粉刺样脂质。可并发有膝关节炎和结节性红斑,部分患者发病前多有不良情绪或服用抗焦虑药物史。非哺乳期乳腺炎的诊断与治疗常用的诊断方法:乳腺彩超、乳腺钼靶、MRI、细菌培养鉴定是诊断非哺乳期乳腺炎的常用辅助方法,但确诊需行穿刺活检。常用治疗方法:本病发病机理复杂,目前无统一治疗方法。西医院多采用手术方法,如:脓肿切开引流、乳腺区段切除、乳房皮下切除+假体植入,个别医院尝试用抗结核治疗和激素治疗等。均能取得一定疗效,但术后患者乳房外形损害大,且容易反复发作,更有甚者乳房全切后仍然发病。我们的治疗方法笔者综合所有治法,总结非哺乳期乳腺炎的中医“三步法”综合治疗方法,即:(1)健康宣教:医生给患者介绍非哺乳期乳腺炎的发病特点、临床表现、病程、预后、疾病注意事项等;(2)辨证施治:运用中医整体观和辨证论治观,对每一位患者进行体质辩证、对所有临床表现综合分析,制定个体化方案。肝经蕴热证:采用乳康柴芩汤(柴胡、黄芩、栀子、皂角刺、蒲公英、银花、青皮、莪术、穿山甲、全瓜蒌、苡米)。寒凝血瘀证:运用温阳散寒,化瘀散结之阳和汤合消瘰丸加减(熟地、鹿角胶、肉桂、白芥子、浙贝、玄参、牡蛎)。余毒未清证:采用乳康芪苓汤(在乳康柴芩汤的基础上去掉黄芩、栀子、莪术,加用扶正散结之品:黄芪、茯苓、白芷、浙贝)。乳头或瘘管脓液中脂质样分泌物较多者,加路路通、王不留行、漏芦、生山楂;有肿块者加赤芍、川芎、当归;便秘者加生大黄。以上中药水煎,每日一剂,分两次服,服用8周。(3)结合外治:各外治法均每日一次,10-15天为一疗程,休息3天后行下一疗程,住院期间应用。箍围透药法:用如意金黄散(白芷、苍术、陈皮、大黄、甘草、厚朴、黄柏、姜黄、生天南星、天花粉)加矾冰液(我院自制药)调至糊状敷在红肿部位上,外敷范围大于病变范围,敷贴的厚度宜约0.5cm,加用TDP灯照射30分钟/次,超声透药30分钟/次;针刺推挤加垫棉法:利用巴德穿刺针留下的针道,配合手法推挤,排出浆液及脓液,再用棉花或纱布折叠成块衬垫患部敷料上,并加压包扎。切开引流法:采用纱条引流,即用纱布条加或不加橡皮生肌膏(制象皮、血余、龟甲、地黄、当归、石膏、炉甘石、蜂蜡)制成油纱布条,用血管钳插入脓腔或窦道的底部。手术切除法:手术切除肿块或病变区段。预后非哺乳期乳腺炎易形成瘘管,迁延不愈,病程长者可以数年甚至数十年。而笔者的“三步法”综合治疗中,健康宣教有利于患者正确认识疾病的转归、预后,并能积极配合系统治疗,通过与患者多沟通,消除恐惧及抑郁情绪,提高治疗信心。祖国医学认为乳头属肝,乳房属胃,若素有乳头凹陷畸形,复因肝气郁结,气滞血瘀,结而成块,郁久化热,则可致热胜肉腐成脓。陆德铭教授认为内治法常从肝经蕴热证及余毒未清证论治。据此笔者临床以自拟乳康柴芩汤疏肝清热,消肿散结治疗肝经蕴热时诸证;以《外科证治全生集》的阳和汤和《医学心悟》消瘰丸加减,达到温阳散寒、化瘀散结目的;以乳康芪苓汤托里散结,清化余毒治疗后期瘘管、窦道及疮口持久不收之症。外治治疗时,充分利用巴德针穿刺活检针道,多次手法推挤出患病部位的积液、积脓和坏死组织,可有效避免手术切开引流又达到引流目的。再结合我科多种中医特色治疗(中药箍围、超声透药、TDP灯照射、垫棉加压包扎),能明显增强浆细胞性乳腺炎的疗效,更大程度的保持患者乳房外形。预防<!--[if !supportLists]-->1.<!--[endif]-->保持平和心态和良好的心情;<!--[if !supportLists]-->2.<!--[endif]-->女性年后,有乳头内陷者应及早予以矫正;<!--[if !supportLists]-->3.<!--[endif]-->穿着宽松胸罩;<!--[if !supportLists]-->4.<!--[endif]-->维生素的选择:可适当服用维生素A、B6、C,避免服用维生素E;<!--[if !supportLists]-->5.<!--[endif]-->避免饮酒,多食水果,少食含雌激素;<!--[if !supportLists]-->6.<!--[endif]-->养成早睡习惯。
胡金辉 主任医师 湖南中医药大学第一附属医院 乳腺科1万人已读 - 精选 乳腺结节微创手术之麦默通
女性乳腺肿瘤发病率高,良性肿瘤中以纤维腺瘤最多,部分良性肿瘤不及时治疗有恶变的可能,传统的乳房肿块(乳腺包块)手术切除后往往会在乳房上留下明显疤痕,影响美观,尤其对低龄及未婚未育者更会在身心两方面留下伤痛。有的女性为了保持乳房美观,有乳房肿块也不愿意做手术,以至于有的因乳腺癌而不治身死。现在使用麦默通真空辅助创旋切系统,是在B超引导下利用真空负压吸引原理进行乳腺组织微创切割术,可对乳腺病变组织微创活检及完整切除,具有直观快捷、安全无痛、无并发症、无疤痕等优点,从而受到女性朋友推崇。下面简单介绍一下麦默通针孔微创术。一、什么是麦默通?麦默通真空辅助乳腺微创旋切系统(The Mammotome System)由美国强生公司研制开发,是目前最先进的微创活检系统,它可以对乳腺可疑病灶可进行重复切割,以获取乳腺的组织学标本,为乳腺癌发现和诊断提供了更多更好的方法,同时也为良性肿瘤的微创切除提供了技术基础。二、跟传统手术相比有何优势?1.精确定位,准确切除病灶深部病灶及直径仅5毫米的微小肿瘤亦可准确切除,以往这类肿物虽然超声能够发现,但临床医生触诊不能触及定位,只能观察,等待其长大后再进行手术,或进行大范围切除;2.美容效果好,切口微小;相对于传统手术3-5厘米的切口,麦默通手术切口只有2-5毫米,无须缝合、不留疤痕;而且同一侧乳房多个病灶 ,可以通过一个切口切除(3个以下,距离不超过10厘米)。避免了切开皮肤、皮下组织和正常腺体,组织损伤小, 恢复快,对于 乳腺深部肿物和肥胖患者,优势尤为明显。3.高科技设计确保安全独特的空心穿刺针设计,手术全程只穿刺一次,避免重复多次穿刺导致的 肿瘤细胞脱落的针道转移。4.诊断更准确对可疑病灶的活检可取得大而连续的标本,一次穿刺所取样本量为传统空心粗针的8倍,降低了病理的假阴性率50%(因标本量少且局限造成恶性肿瘤细胞不被发现而误诊为阴性);而且活检部位可放置标记夹,随时观察病灶有 无恶变。5.感染率低,更经济常规手术切口应用电凝止血容易引起脂肪液化,手术缝线作为异物存留于切口中,均易引起切口感染和愈合不良;麦默通手术对正常组织的损伤小,无任何异物残留人体,感染风险显著降低,节约抗感染成本。6.手术快速方便手术时间短、疼痛轻,单个肿物10-30分钟,术后即可自由活动。三、特点:微创及准确性。● 微创:--套管针及旋切刀,可放置标记夹,单次穿刺,可取样多个标本,同时减少组织残留针道的可能性,刀片式穿刺头,穿刺快速容易,减少针道损伤,0.2-0.5毫米的切口 。 ---无需缝合,不留疤痕● 准确性:——真空辅助保证标本大而完整,使诊断的准确性大大增加。四、术后调护出院后患侧上肢1个月不提重物,肩关结外旋幅度不宜过大,轻度活动不影响伤口愈合。肿瘤较大的患者,术后可能轻度皮肤凹陷,告知1个月左右乳腺组织会再生,不会影响美观。乳腺纤维瘤有复发的可能,每次月经后3~5天自我检查乳房1次,3个月进行1次临床随诊,观察创面愈合情况,嘱患者少穿紧身胸衣,以减少乳房的压迫感。少吃油炸或高脂肪食物。乳腺科门诊时间为:周二上午(地点为东直门医院本部--北京市东城区海运仓5号),周六上午(地点为东直门医院国际部---东城区东四北大街279号)
汪唐顺 副主任医师 东直门医院 乳腺科1.2万人已读 - 精选 得了乳腺纤维瘤怎么办?
乳腺纤维瘤治疗的几个问题,你知道吗 1 什么是乳腺纤维瘤? 乳腺纤维瘤是发生于乳腺小叶内纤维组织和腺上皮的混合性瘤,是常见的乳房肿瘤。许多人一听到“肿瘤”两字就惶惶不已,但实际上这个是非常常见的乳房“良性”疾病。 乳腺纤维瘤产生的原因是目前不是很明确,多数学者认为可能与乳腺小叶细胞对雌激素的敏感性异常增高有关,纤维细胞所含受体的质和量异常,雌激素是本病发生的刺激因子,所以纤维瘤发生于卵巢功能期。其内组织结构主要是增生的乳腺小叶细胞、上皮导管、纤维组织、脂肪组织和异常的毛血管等。临床表现:好发于乳腺外上象限,单发或多发,质如硬象皮有弹性,表面光滑,易于推动,肿瘤生长速度缓慢,多数患者无自觉症状,部分感觉局部疼痛,月经周期肿症状稍重,但对肿块大小并无影响。 2 患者怎样发现自己长了乳腺纤维瘤? 由于乳腺纤维瘤是最常见的乳腺良性肿瘤,所以一般患者都不会有什么特殊的不适症状。其中有一部分患者可以用手摸到肿瘤,感觉像摸到一粒花生米或者小黄豆,质地就像橡皮,但是大多数的患者还是通过体检超声发现的,一方面可能是患者比较马虎,有一些临床上3~4厘米的肿瘤,患者本人都没发觉,另一方面可能是肿瘤比较小,位置比较深,患者自己摸会有一定的困难。因此,定期体检很有必要。 体检可发现乳房肿块呈卵圆或椭圆形;大小不一,小者如樱桃,大的瘤径可超过10 厘米,肿块生长缓慢,表面光滑,触之质韧。 目前乳腺纤维瘤最佳的诊断手段除了临床医生的查体,还有影像学诊断(钼靶摄片、超声诊断、核磁共振)和穿刺活检,其中穿刺活检可以明确其病理性质。 3 乳腺纤维瘤癌变率高吗? 乳腺纤维瘤癌变率不高,但也不会自行消失。目前文献报道腺纤维瘤癌变的几率是0.038~0.12%。虽然癌变几率很低,但大多数的乳腺纤维瘤并不会自行消失,有一部分会随着年龄的增加发生钙化。但钙化分为良性与恶性,所以如果出现必须确定是不是乳腺纤维瘤的钙化,那么就需要病理检查了。 4 乳腺纤维瘤患者在治疗上都存在哪些问题? 除了第二点说的因多数乳腺纤维瘤无自觉症状,因而很多患者不会及时发现和治疗外,还存在如下问题: 1)讳疾忌医:乳腺纤维瘤多数为年轻女性,既是发现了乳腺包块也不敢去医院检查和治疗。 2)盲目治疗,相信一些中草药“活血化淤”“理气散结”等,以为可以散掉包块。 3)乱用西药的激素治疗,虽然乳腺纤维瘤的形成与雌激素的敏感性异常增高有关,但机理并不明确,用雄性激素去对抗治疗是不科学的,且副作用非常大。 4)害怕开刀,手术切除肿瘤后乳腺留下手术疤痕。 5 有了乳腺纤维瘤后,怎么办? 对于初次发现的,肿块
杨静 主治医师 江阴市中医院 乳腺外科1万人已读 - 精选 下肢静脉血栓治疗指南
深静脉血栓形成(deepvenousthrombosis,DVT)是血液在深静脉内不正常凝结引起的静脉回流障碍性疾病,多发生于下肢;血栓脱落可引起肺动脉栓塞(pulmonaryembolism,PE),两者合称为静脉血栓栓塞症(venousthromboembolism,VTE)。DVT常导致PE和血栓后综合征(post-thromboticsyndrome,PTS),严重者显著影响生活质量甚至导致死亡。为提高我国的DVT诊治水平,指导各级医院的DVT诊治工作,特制订本指南。一、病因和危险因素DVT的主要原因是静脉壁损伤、血流缓慢和血液高凝状态。危险因素包括原发性因素和继发性因素(表1)。DVT多见于长期卧床、肢体制动、大手术或创伤后、晚期肿瘤或有明显家族史的患者。二、临床表现DVT主要表现为患肢的突然肿胀、疼痛、软组织张力增高;活动后加重,抬高患肢可减轻,静脉血栓部位常有压痛。发病1~2周后,患肢可出现浅静脉显露或扩张。血栓位于小腿肌肉静脉丛时,Homans征和Neuhof征呈阳性(患肢伸直,足突然背屈时,引起小腿深部肌肉疼痛,为Homans征阳性;压迫小腿后方,引起局部疼痛,为Neuhof征阳性)。严重的下肢DVT患者可出现股白肿甚至股青肿。股白肿为全下肢明显肿胀、剧痛,股三角区、腘窝、小腿后方均有压痛,皮肤苍白,伴体温升高和心率加快。股青肿是下肢DVT最严重的情况,由于髂股静脉及其侧支全部被血栓堵塞,静脉回流严重受阻,组织张力极高,导致下肢动脉痉挛,肢体缺血;临床表现为患肢剧痛,皮肤发亮呈青紫色、皮温低伴有水疱,足背动脉搏动消失,全身反应强烈,体温升高;如不及时处理,可发生休克和静脉性坏疽。静脉血栓一旦脱落,可随血流进入并堵塞肺动脉,引起PE的临床表现。DVT慢性期可发生PTS。主要症状是下肢肿胀、疼痛,体征包括下肢水肿、色素沉着、湿疹、静脉曲张,严重者出现足靴区的脂性硬皮病和溃疡。PTS发生率为20%~50%。三、诊断DVT不能仅凭临床表现作出诊断,还需要辅助检查加以证实。(一)辅助检查1.血浆D-二聚体测定:D-二聚体是反映凝血激活及继发性纤溶的特异性分子标志物,诊断急性DVT的灵敏度较高(>99%),>500ug/L(ELISA法)有重要参考价值。可用于急性VTE的筛查、特殊情况下DVT的诊断、疗效评估、VTE复发的危险程度评估。2.多普勒超声检查:灵敏度、准确性均较高,是DVT诊断的首选方法,适用于对患者的筛查和监测。在超声检查前,按照DVT诊断的临床特征评分,可将患有DVT的临床可能性分为高、中、低度(表2)。如连续两次超声检查均为阴性,对于低度可能的患者可以排除诊断,对于高、中度可能的患者,建议行血管造影等影像学检查。3.螺旋CT静脉成像:准确性较高,可同时检查腹部、盆腔和下肢深静脉情况。4.MRI静脉成像:能准确显示髂、股、胭静脉血栓,但不能满意地显示小腿静脉血栓。无需使用造影剂。5.静脉造影:准确性高,不仅可以有效判断有无血栓、血栓部位、范围、形成时间和侧支循环情况,而且常被用来鉴定其他方法的诊断价值。(二)临床可能性评估和诊断流程DVT的临床可能性评估参考Wells临床评分(表2),DVT诊断流程见图1。四、治疗(一)早期治疗1.抗凝:抗凝是DVT的基本治疗,可抑制血栓蔓延、有利于血栓自溶和管腔再通,从而减轻症状、降低PE发生率和病死率。但是单纯抗凝不能有效消除血栓、降低PTS发生率。药物包括普通肝素、低分子肝素、维生素K拈抗剂、直接Ⅱa因子抑制剂、Ⅹa因子抑制剂等。(1)普通肝素:治疗剂量个体差异较大,使用时必须监测凝血功能,一般采用静脉持续给药。起始剂量为80~100U/kg静脉推注,之后以10~20U.g-1.h-1静脉泵入,以后每4~6小时根据活化部分凝血活酶时间(APTT)再作调整,使APTT的国际标准化比值(INR)保持在1.5~2.5。普通肝素可引起血小板减少症(hepaininducedthrombocytopenia,HIT),在使用的第3~6天应复查血小板计数;HIT诊断一旦成立,应停用普通肝素。(2)低子肝素:出血性副作用少,HIT发生率低于普通肝素,使用时大多数患者无需监测凝血功能。临床按体质量给药,每次100U/kg,每12小时1次,皮下注射,肾功能不全者慎用。(3)直接Ⅱa因子抑制剂(如阿加曲班):相对分子质量低,能进入血栓内部,对血栓中凝血酶的抑制能力强于普通肝素。HIT及存在HIT风险的患者更适合使用。(4)间接Ⅹa因子抑制剂(如磺达肝癸钠):治疗剂量个体差异小,每日1次,无需监测凝血功能。对肾功能影响小于低分子肝素。(5)维生素K拮抗剂(如华法林):是长期抗凝治疗的主要口服药物,效果评估需监测凝血功能的INR。治疗剂量范围窄,个体差异大,药效易受多种食物和药物影响。治疗首日常与低分子肝素或普通肝素联合使用,建议剂量2.5~6.0mg/d,2~3d后开始测定INR,当INR稳定在2.0~3.0并持续24h后停低分子肝素或普通肝素,继续华法林治疗。(6)直接Ⅹa因子抑制剂(如利伐沙班):治疗剂量个体差异小,无需监测凝血功能。单药治疗急性DVT与其标准治疗(低分子肝素与华法林合用)疗效相当。推荐:急性期DVT,建议使用维生素K拮抗剂联合低分子肝素或普通肝素;在INR达标且稳定24h后,停低分子肝素或普通肝素。也可以选用直接(或间接)Ⅹa因子抑制剂。高度怀疑DVT者,如无抗凝禁忌证,在等待检查结果期间可行抗凝治疗,根据确诊结果决定是否继续抗凝。有严重肾功能不全的患者建议使用普通肝素。2.溶栓治疗(1)溶栓药物:尿激酶最为常用,对急性期血栓起效快,溶栓效果好,过敏反应少;常见的不良反应是出血;治疗剂量无统一标准,一般首次剂量为4000U/kg,30min内静脉推注;维持剂量为60~120万U/d,持续48~72h,必要时持续5~7d。重组链激酶,溶栓效果较好,但过敏反应多,出血发生率高。重组组织型纤溶酶原激活剂,溶栓效果好,出血发生率低,可重复使用。(2)溶栓方法:包括导管接触性溶栓和系统溶栓。导管接触性溶栓是将溶栓导管置人静脉血栓内,溶栓药物直接作用于血栓;系统溶栓是经外周静脉全身应用溶栓药物。导管接触性溶栓具有一定的优势,能提高血栓的溶解率,降低静脉血栓后遗症的发生率,治疗时间短,并发症少。系统溶栓的血栓溶解率较导管接触性溶栓低,但对早期DVT有一定效果,在部分患者能保留深静脉瓣膜功能,减少PTS发生。溶栓治疗过程中须监测血浆纤维蛋白原(FG)和凝血酶时间(TT),FG<1.0g/L应停药,TT的INR应控制在2.0~3.0。推荐:对于急性期中央型或混合型DVT,在全身情况好、预期生存期≥1年、出血风险较小的前提下,首选导管接触性溶栓,如不具备导管溶栓的条件,可行系统溶栓。3.手术取栓:是消除血栓的有效方法,可迅速解除静脉梗阻。常用Fogarty导管经股静脉取出髂静脉血栓,用挤压驱栓或顺行取栓清除股腘静脉血栓。推荐:出现股青肿时,应立即手术取栓。对于发病7d以内的中央型或混合型DVT患者,全身情况良好,无重要脏器功能障碍也可行手术取栓。4.合并髂静脉狭窄或闭塞的处理:髂静脉狭窄或闭塞在DVT的发病中起重要作用,导管溶栓或手术取栓后同时矫正髂静脉狭窄或闭塞,可以提高通畅率,改善治疗效果,减少PTS的发生。推荐:成功行导管溶栓或切开取栓后,造影发现髂静脉狭窄>50%,建议首选球囊扩张和(或)支架置入术,必要时采用外科手术解除髂静脉阻塞。5.下腔静脉滤器置人指征:下腔静脉滤器可以预防和减少PE的发生,长期置入导致的下腔静脉阻塞和较高的深静脉血栓复发率等并发症亦逐渐引起关注。推荐:对多数DVT患者,不推荐常规应用下腔静脉滤器;对于有抗凝治疗禁忌证或有并发症,或在充分抗凝治疗的情况下仍发生PE者,建议置入下腔静脉滤器。下列情况可以考虑置入下腔静脉滤器:(1)髂、股静脉或下腔静脉内有漂浮血栓;(2)急性DVT,拟行导管溶栓或手术取栓等血栓清除术者;(3)具有PE高危险因素的患者行腹部、盆腔或下肢手术。(二)长期治疗DVT患者需长期行抗凝等治疗以防止血栓蔓延和(或)血栓复发。1.抗凝治疗(1)抗凝的药物及强度:维生素K拮抗剂(如华法林)、直接Xa因子抑制剂(如利伐沙班)等对预防复发有效。低标准强度治疗(INR1.5~1.9)效果有限,而且不能减少出血的发生率。高标准强度治疗(INR3.1~4.0)并不能提供更好的抗血栓治疗效果,相反出血的风险增加。推荐:如果使用维生素K拮抗剂,治疗过程中应使INR维持在2.0~3.0,需定期监测。(2)抗凝的疗程:根据DVT的发生情况,抗凝的疗程也随之不同:①继发于一过性危险因素(如外科手术)的首次发生的DVT患者,3个月的抗凝治疗已经足够;②对危险因素不明的情况下首次发生DVT的患者进行随机对照试验,比较疗程为1~2年与3~6个月的抗凝治疗效果,发现延长疗程能够有效地降低VTE的复发率,但出血的危险性增加;对于此类DVT患者是否进行长疗程的抗凝治疗应充分考虑其利弊后再决定;③伴有癌症的首次发生DVT的患者,应用低分子肝素3~6个月后,长期口服维生素K拮抗剂治疗;④具有血栓形成的原发性危险因素的首次发生DVT的患者,复发率较高,长期口服维生素K拮抗剂的治疗是有益的;⑤反复发病的DVT患者,长期抗凝治疗对预防复发和控制血栓蔓延也是有益的。推荐:对于继发于一过性危险因素的初发DVT患者,使用维生素K拮抗剂3个月;危险因素不明的初发DVT患者,使用维生素K拮抗剂6~l2个月或更长;伴有癌症并首次发生的DVT,应用低分子肝素3~6个月后,长期使用维生素K拮抗剂。对于反复发病的DVT患者和易栓症患者,建议长期抗凝,但需定期进行风险效益评估。2.其他治疗(1)静脉血管活性药物:如黄酮类、七叶皂甙类等。前者可以促进静脉血液回流,减轻患肢肿胀和疼痛,从而改善症状。后者具有抗炎、减少渗出、增加静脉血管张力、改善血液循环、保护血管壁等作用。(2)物理治疗:包括加压弹力袜和间歇气压治疗(又称循环驱动治疗)。两者均可促进静脉回流,减轻淤血和水肿,是预防DVT发生和复发的重要措施。推荐:对于慢性期患者,建议服用静脉血管活性药物,并长期使用弹力袜;有条件者,可使用肢体循环促进装置辅助治疗。附:DVT的临床分期急性期:发病后14d以内;亚急性期:发病15~30d;慢性期:发病>30d;本指南提及的早期,包括急性期和亚急性期。参加本指南修订的血管外科专家(按姓氏汉语拼音排序):常光其、陈翠菊、陈忠、董国祥、符伟国、戈小虎、谷涌泉、管珩、郭曙光、郭伟、姜维良、金毕、金辉、金星、景在平、李鸣、李晓强、李晓曦、栗力、刘昌伟、刘长健、刘鹏、陆信武、时德、舒畅、王深明、王玉琦、吴丹明、吴庆华、辛世杰、苑超、张柏根、张福先、张纪蔚、张小明、赵纪春、赵君、赵渝执笔:李晓强王深明
彭喜涛 副主任医师 河南省直第三人民医院 血管外科2.2万人已读 - 精选 发现颈部淋巴结肿大怎么办?
颈部淋巴结肿大是普通外科门诊常见就诊原因之一。发现颈部淋巴结肿大,患者应该怎么办?首先不要着急。颈部淋巴结肿大非常常见,据估计,颈部淋巴结大约有300多个,占全身淋巴结的37%左右。大部分都是炎症造成的,只有少部分和肿瘤有关。其次,要到医院就诊,将病史提供给临床医生,医生会给你查体,看到底是不是淋巴结肿大(注:有些患者可能将正常的颌下腺当成是肿大淋巴结),并做必要的检查。切忌还没明白淋巴结肿大是怎么回事,就开始服用抗生素。有些淋巴结肿大,使用抗生素是无效的,而且有过敏、掩盖病情的风险。检查完毕后,临床医生会综合患者的病情和检查资料进行分析,做出合理的处理。颈部淋巴结肿大的原因很多,有些是全身性淋巴结肿大的一部分。颈部淋巴结肿大大致可以分为两类:一类是炎症,另一类是肿瘤。炎症又分为一般炎症和特异性炎症。一般炎症包括急性淋巴结炎和慢性淋巴结炎。急性淋巴结炎常伴有口腔感染、头面部皮肤和上呼吸道感染感染等。表现为局部淋巴结肿大压痛,局部皮肤充血、肿胀,化脓性感染常伴有全身症状,如发热、头痛、乏力、食欲减退、血常规白细胞及中性粒细胞比例增高。对这一类淋巴结肿大,主要是抗感染治疗,如果出现局部化脓应切开排脓,同时积极治疗导致淋巴结感染肿大的原发灶。慢性淋巴结炎是头颈部、口腔等慢性感染导致的、长期存在的淋巴结肿大,大多表现为无症状的颈部淋巴结肿大,有的可以有局部轻微压痛。这种淋巴结在没有急性炎症时多为质软、活动的淋巴结,一旦因全身抵抗力下降,又转变为急性炎症,病情可以反复发作。慢性反应性增生的肿大淋巴结一般无需治疗,当出现急性感染时可按急性淋巴结炎治疗,反复发作者,应仔细寻找病因,进行合理的治疗,避免反复发作。颈部特异性感染淋巴结炎最常见的是颈部淋巴结结核,常见于青壮年及儿童,常有结核病史或接触史。肿大淋巴结可单发也可多发,缓慢增大,质地中等,无明显疼痛或触痛。当合并淋巴结坏死时,可以出现淋巴结软化,但无红肿热痛等一般炎症表现。当合并化脓性感染时,其表现又与一般化脓性感染相似。颈部淋巴结核处理上以全身治疗为主,局部治疗为辅。当药物治疗不满意,局部又可以切除时,可考虑手术治疗,手术方式是结核病灶清除术。合并化脓性感染时应行脓肿切开引流术。肿瘤性淋巴结肿大主要分为淋巴结转移癌和淋巴瘤两大类。颈部淋巴结转移癌是由于颈部脏器或颈部以外的癌肿转移所致。头颈部淋巴结主要接受头颈部器官的淋巴引流,同时也接受胸、腹、盆腔和四肢的淋巴引流。头颈部的器官主要是甲状腺、鼻咽部、下咽、喉、食管等。近些年来,由于甲状腺癌的发病率逐年增高,其导致的颈部淋巴结转移也非常常见。颈部淋巴结转移癌可表现为单个或多个淋巴结肿大,质地较硬,晚期淋巴结可融合固定。目前很多甲状腺癌是通过体检时超声检查发现的微小癌,缺乏临床症状,但淋巴结转移率非常高。空军特色医学中心(原空军总医院)普通外科在甲状腺癌手术中,采用纳米炭淋巴显影技术,发现微小癌淋巴结转移率高达44.44%。这种转移的淋巴结临床医生查体很难摸到,而超声检查则有较大优势,超声检查时可以观察到淋巴结的大小、结构、形态、是否有钙化、液化以及血流情况等。对可疑淋巴结还可以在超声引导下行淋巴结穿刺活检,并做基因突变检测、淋巴结洗脱液TG检测,有助于明确诊断。对颈部淋巴结肿大的患者,要特别重视甲状腺的检查,注意颈部淋巴结肿大是否和甲状腺有关。对于颈部淋巴结转移癌,主要是针对原发疾病的治疗。如甲状腺癌合并颈部淋巴结转移,行甲状腺癌根治手术,同时行中央区淋巴结清扫或者是侧方淋巴结清扫。肿瘤性淋巴结肿大的另一种类型是淋巴瘤。淋巴瘤起源于淋巴结或其他淋巴组织,分为霍奇金淋巴瘤和非霍奇金淋巴瘤。非霍奇金淋巴瘤以颈部或锁骨上无痛性淋巴结肿大为首要症状,也可累及深部(如纵隔、腹膜后)淋巴结,由于扁桃体、鼻腔、鼻窦为好发部位,患者可伴有鼻咽部症状,后期可出现吞咽困难和呼吸困难等器官压迫症状。非霍奇金淋巴瘤还可累及胃肠道、骨髓及中枢神经,出现相应的症状和体征。淋巴瘤诊断的金标准是病理诊断,包括超声引导下淋巴结穿刺和淋巴结活检,后者可以获得完整的淋巴结,对于确诊、分型更有意义。除上述两大类淋巴结肿大外,还有一类少见的淋巴结肿大,如巨大淋巴结增生症(Castleman病)、坏死性淋巴结炎等,其中巨大淋巴结增生症可以表现为非常大的淋巴结,但却不是肿瘤。对此类淋巴结肿大,需要和肿瘤以及淋巴结核相鉴别。分析了颈部淋巴结肿大的原因处理原则,我们就不难理解,为什么患者到医院就诊,看了普通外科门诊,医生还建议到相关科室(如耳鼻喉科、口腔科、呼吸科、血液科等)会诊,就是基于颈部淋巴结肿大的原因很多,需要认真全面的检查,进行综合分析,才能做出正确的诊断和合理的处理。
王石林 主任医师 空军特色医学中心 普通外科75.4万人已读 - 精选 如何解读乳腺癌术后病理的免疫组化结果
ER、PR:正常乳腺上皮细胞内存在ER、PR。当细胞发生癌变时,ER和PR出现部分和全部缺失。如果细胞仍保留ER和(或)PR,则该乳腺癌细胞的生长和增殖仍然受内分泌的调控,称为激素依赖性乳腺癌;如果ER和(或)PR缺失,则该乳腺癌细胞的生长和增殖不再受内分泌的调控,称为非激素依赖性乳腺癌。C-erbB2癌基因:在正常乳腺组织中呈低表达,在乳腺癌组织中表达率可增高,其表达与乳腺癌分级、淋巴结转移和临床分期呈正相关,表达率越高,预后可能也就越差。P53基因:p53突变率高的乳腺癌细胞增殖活力强、分化差、恶性度高、侵袭性强和淋巴结转移率高。COX-2(cyclooxygenase-2):乳腺癌组织中存在COX-2的表达。COX-2可能是临床评价病人预后、识别术后复发的高危险性病人很有实用价值的指标。Ki-67:与乳腺癌尤其是淋巴结转移阴性患者的预后相关,有助于确定是否采用辅助性化学治疗。E-cadherin:黏附分子,可作为乳腺癌的判断预后指标。PS2:在预测内分泌治疗反应方面,PS2比ER测定可能更有用,PS2的表达是乳腺癌内分泌治疗反应的最好指标。p63:p63基因本身是一个抑癌基因,p63在乳腺癌的发生、发展过程中起着重要的作用;检测可为乳腺癌的早期诊断、及时治疗及预后判断提供必要的理论依据。Calponin:在乳腺正常组、增生组、不典型增生组中,几乎所有的肌上皮细胞表达p63、α-SMA和Calponin,而所有的腺上皮细胞3种抗体均为阴性;有助于判断浸润癌、原位癌及不典型增生。SMA(smooth muscle actin):平滑肌肌动蛋白是可靠的标记抗体。从乳腺正常组织、良性病变到原位癌,早期浸润和浸润性癌,ME的消失是一逐渐发展的过程。Cyclin D1:Cyclin D1的高表达可能在人乳腺癌的发生、发展中起重要作用。在乳腺癌中高表达的临床意义是:Cyclin D1的表达与肿瘤大小、TNM分期及腋淋巴结转移相关。
张斌 副主任医师 天津医科大学肿瘤医院 乳腺肿瘤科1.1万人已读 - 精选 静脉曲张术后注意事项
下肢静脉曲张进展到一定程度,可以发生静脉内血栓形成、无菌性炎症(静脉炎)、色素沉着、溃疡、淤积性皮炎、破裂出血等并发症。因此,早期采用手术治疗是防止上述后果的主要医学手段。静脉曲张手术曾经在过去很长时间被误认为是外科“普通小手术”,但是临床上遇到大量的手术并发症,令不少病人“望刀生寒”,拖延病情。 近年来微创技术的出现和理念的更新,专业的血管外科医生不断涌现,术后并发症发生率才明显降低。即便是采用激光、射频、电凝、TRIVEX等微创手段,手术后的各种并发症仍可以发生。对于病人来讲,重要的是选择临床经验足、水平好、责任心强的医生,这样就不容易发生并发症,或者能够早期识别和处理并发症。 那么静脉曲张手术后有哪些并发症呢? 1.临床症状:下肢肿胀明显、皮肤发亮、小腿腓肠肌深压痛。(单侧多见) 早期识别:如果皮肤有淤青或硬结,压痛或触痛是在皮肤表面的话,往往是术后的正常反应。用手捏双侧小腿肚子进行对比,如果一侧有深部压痛的话,到医院查D-二聚体和深静脉B超予以证实。 预后:早期发现预后良好。下肢静脉曲张手术不会直接导致深静脉血栓,但是手术导致的高凝状态和术后卧床时间过长都有可能诱发深静脉血栓。 预防要点:选择微创手术、早期行走下地、选择经验丰富的专家缩短手术时间。 2.临床症状:内踝或足背区域皮肤感觉迟钝或缺失。 早期识别:用手指摸区域皮肤,感觉迟钝。 预后:不影响功能。感觉恢复较慢,但无严重后果。隐神经支配皮肤感觉,在膝下开始逐渐和大隐静脉伴行,在踝部两者几乎粘连。有些病人为了处理此处病变静脉,而不得不牺牲部分神经。 预防要点:有经验的医生会采用一系列的手术技巧来降低神经损伤的发生率。如选择性处理大隐静脉主干、踝部主干和神经分离、从下至上剥离静脉等。 3.临床症状:大腿内侧长条索状硬块,表面皮肤颜色变深,有时有压痛。走路有牵拉感。 早期识别:同上。B超可以证实。 预后:好。一般在数周后逐渐消退。浅静脉炎往往发生在保留大隐静脉主干的激光、射频手术。 预防要点:术后绷带压迫要保持紧度,包扎时间适当延长。或者选择取出大隐静脉主干的术式则可以彻底避免这个并发症。 4.临床表现:高热、寒战、小腿大片皮肤发红、触痛,水肿。 早期识别:手指轻碰发红皮肤,感觉疼痛。血常规提示白细胞升高。 预后:一般高热在1~2天后小腿。其他症状在两周左右消退。急性网状淋巴管炎又称“丹毒”,足癣和糖尿病是主要诱因。严重静脉曲张引起皮肤营养障碍,也可以造成淋巴回流受阻,导致炎症。主要致病菌为金黄色葡萄球菌和链球菌,所以治疗上青霉素很有效。 预防要点:早期手术。选择微创手术。术前控制足癣、血糖等。保持皮肤清洁。 5.临床表现:皮肤呈片状淤青(大腿内侧多见),可有疼痛。 早期识别:同上。 预后:一般数天或数周后消退,没有后遗症。皮下血肿往往是因为绷带包扎过松,病人肥胖等因素。手术较为常见,没有不良后果 预防要点:有经验的医生会在术中采用一定的止血技巧,术后绷带要有紧度。 6.临床表现:拆除绷带后发现皮肤出现水泡。 早期识别:皮肤有绷带过紧的勒痕。 预后:一般消毒后包扎,一周后痊愈。一般发生于肥胖病人绷带过紧的情况。部分病人对消毒药水或辅料的过敏所造成。 预防要点:术中止血彻底,避免绷带过紧。 7.临床表现:大量出血、下肢皮肤温度变冷、颜色苍白。 早期识别:足背动脉消失,出血鲜红呈喷射性。 预后:如果不及时处理,后果严重。股动脉损伤是严重的医疗事故,医生缺乏血管专业知识和经验不足是主要原因。 预防要点:选择血管外科专家做手术。 8.临床表现:出血多、下肢肿胀。 早期识别:术后即可出现严重下肢肿胀。B超可证实。 预后:严重深静脉血栓。股静脉损伤属医疗事故。多发生于大隐静脉结扎位置过高,或误把股静脉当做大隐静脉做结扎。有经验的血管外科医生手术不会发生这种情况。 预防要点:选择有经验的血管外科专家做手术。 9.临床表现:术后数天后出现切口红肿疼痛,流脓。 早期识别:同上。仅仅局部发红则往往是切口组织反应,逐步消退。 预后:拆线引流,预后好。大部分静脉曲张手术属于无菌手术类别,无需使用预防性抗生素,术后感染率很低。出现皮肤营养障碍或溃疡的病人,则容易出现该部位切口感染。 预防要点:切口避开营养障碍或溃疡区域,采用微创技术减少切口长度和数量。虽然静脉曲张手术可能存在上述并发症,但是对于专业的血管外科专家来讲,只要预防措施得当和处理及时,绝大部分都没有严重后果。相比之下,延误治疗则可能导致后果更严重的静脉血栓、溃疡、出血等后果。
曹水江 副主任医师 雨花医院 普外科2014人已读





